
2006年に山中先生がマウスの由来のiPS細胞の作製を報告してから15年。
2012年に「一回分化した細胞でも、もう一度何にでもなれる細胞に戻れる(初期化)」を示した功績からノーベル賞を受賞しています。
また2013年には「iPS細胞ストックプロジェクト」が始動し、たくさんの国のお金が「iPS細胞を再生医療に使う研究」に振り分けられました。
十数年前には「夢の細胞」と言われて期待されていたiPS細胞ですが、2021年現在、日本の「再生医療戦略」はどうなっているのか?現状をまとめておきます。
再生医療の基本戦略
「再生医療」とは、一言で言うと「細胞」を使って(事故やけが、病気などで)失われた組織を「再生させる」治療法のことです。
「細胞」としては、何にでもなれる「幹細胞」特にES細胞やiPS細胞を使った治療法がよく研究されているのです。
再生医療の歴史
1998年にウィスコンシン大学マディソン校のJames Thomson博士らによってES細胞(embryonic stem cell)が報告されました。
ES細胞は受精卵が胎盤胞期になると形成する内部細胞塊から作られる幹細胞株です。
このES細胞、理論的にはどんな種類の細胞にもなれるので、ES細胞からいろんな組織を作って悪くなっている部分に移植して治そうという「移植治療」に応用できるのではないかと期待されました。
基本的には受精卵から作製されるので、倫理的な観点や移植した時に他人の細胞(他家移植)なので免疫反応が起こってしまうという問題がありました。
そこで2006年に山中伸弥先生らの報告により登場したのが、「夢の細胞」iPS細胞です。
皮膚の細胞(線維芽細胞)に山中ファクターと言われる「Oct3/4, Sox2, c-Myc, Klf4」を過剰発現させると分化多能性を持つ細胞ができます。これがiPS細胞。
ES細胞と違って、受精卵を使わない、皮膚の細胞を使えばその人の「自分のiPS細胞」を作れるということから、ES細胞に変わる「移植治療」の材料として期待されました。(自分の細胞を自分に移植することを「自家移植」と言います)
自家移植ができれば免疫反応が起こってしまうこともないし、倫理的な問題も解決できるので「夢の細胞」と言われていたわけです。
しかし、2013年に個々に「自分のiPS細胞」を作るとすると時間・労力のコストが非常に高いこと、移植治療に使えるという「質」の保証が非常に大変なことから「他家移植」に戦略が切り替えられました。
「他家移植」は移植片に対する免疫反応が心配されます。(ES細胞での問題と一緒です)
そこで、HLAハプロタイプのホモ型ドナーからiPS細胞株を作るプロジェクト、iPS細胞ストックプロジェクトが始動します。
HLAホモタイプのiPS細胞ストック株を作っておけば、原則的には免疫反応が起こらないことが期待されました。
「HLAハプロタイプって何?」と思った方は下の記事も合わせてお読みください
他家移植による免疫反応
「免疫反応」とは「"自分ではないもの”を見分けてやっつける働き」のこと。
免疫細胞には、好中球、マクロファージ、B細胞、T細胞などさまざまな種類の細胞があります。
特に、T細胞は"自分ではないもの"を識別して異物を攻撃することができる細胞です。
T細胞の表面には「T細胞受容体」が発現しています。T細胞は胸腺で成熟する過程で、「自分のもの」を識別してしまう細胞は死んでしまうようにプログラム(下の図)されているのです。
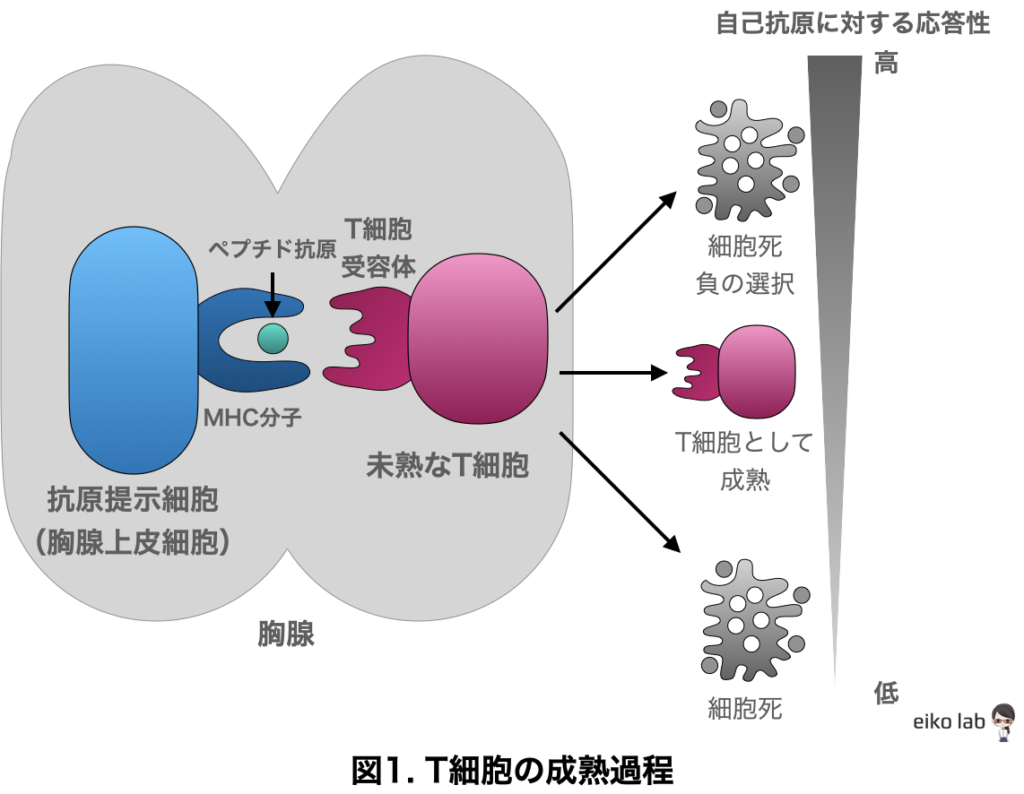
自分のHLAを認識してしまうT細胞は成熟過程で排除されて、それ以外がT細胞として身体の中で活躍します。
T細胞は侵入してきた細胞の表面に発現しているHLA分子(ヒト以外の場合はMHC分子と呼びます)をT細胞受容体を介して認識します。
T細胞受容体と侵入細胞のHLAがピッタリ結合したら、それは"自分ではないもの"なので攻撃の対象となります。
では、他人の細胞(HLA型が異なる)を移植するとどんなことが起きるのでしょうか?
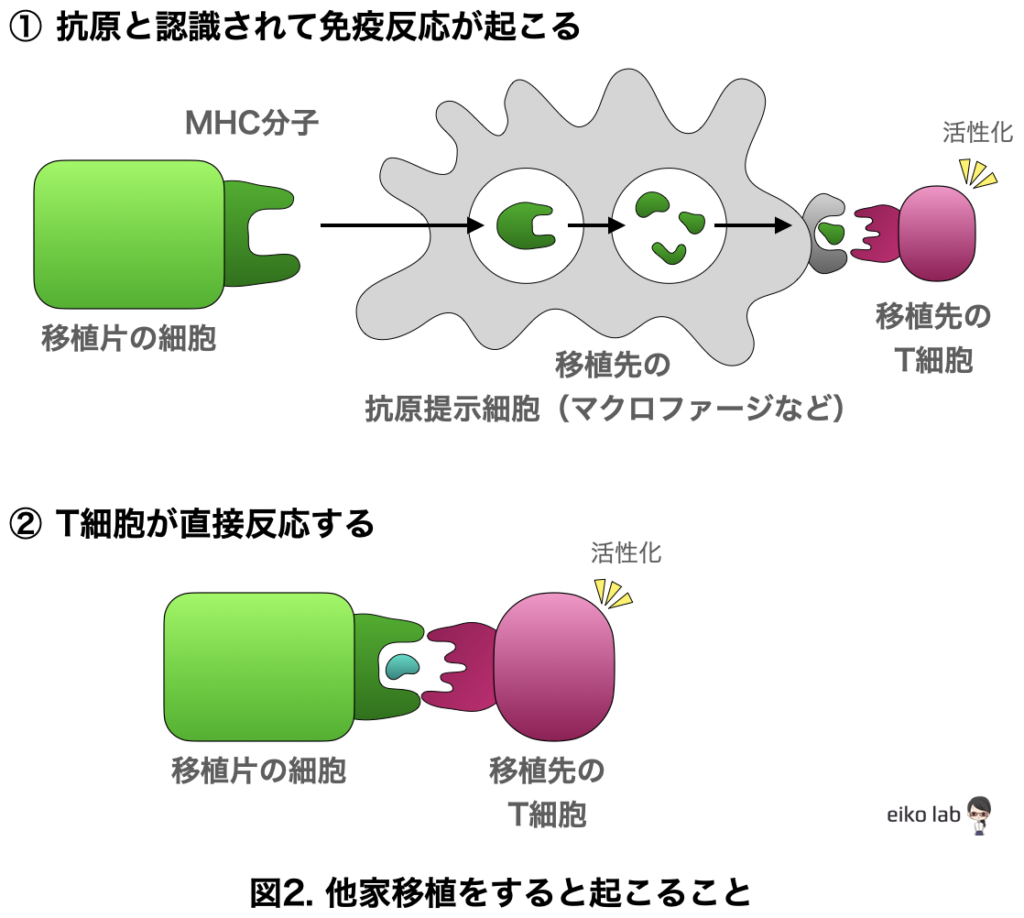
一つ目は、
侵入してきた細胞をいち早く感知して好中球やマクロファージが貪食し、破片をT細胞に提示(抗原提示)、HLAが合致するとT細胞が活性化されて、移植片が攻撃の対象となります。
二つ目は、
T細胞が移植片を直接攻撃する
という二種類の免疫反応が考えられます。
二つ目のT細胞が直接攻撃する反応は早くて非常に強いので、他人の細胞を移植するのは非常にリスクが高いのです。
iPS細胞ストックプロジェクトの見直し
他家移植のリスクの高さを理解したところで、HLA型を合わせることの意味が少しわかってきたのでは無いかと思います。
移植する細胞のHLAを合致させておけば、理論的には「それに対して攻撃するT細胞がいないので免疫反応が起こらない」と言うことになります。
2013年にスタートしたiPS細胞ストックプロジェクトは、10年間で日本人の70%をカバーするラインナップが作られる予定で始動しました。
しかし...
2016年、4種類目(日本人の35%をカバー)のHLAホモのiPS細胞株が作られたところで、計画が見直されることになります。
その理由は大きく分けて2つ。
- HLA型を合わせる必要性が低いのでは?と言うことがわかってきた
- 商業化を目指すためには非現実的な計画であることがわかってきた
と言うもの。
理由の1つ目、「HLA型を合わせる必要性の低さ」に着目して話を進めてみましょう。
HLA型を合わせる必要性は低い?!
医療者の中では常識のようですが、現在行われている移植医療(心臓移植、生体肝細胞移植など)は原則的にHLA不一致で行われています。
また、HLA型が合っていたとしても、免疫の問題が全て解決されるわけでは無いことがわかってきたのです。
(これについてはまた別の記事でまとめます)
さらに、心臓、神経などの再生医療の研究が進んでいる領域では「移植した細胞が長期間生体内に留まる必要はなく、周りの細胞の再生を助ければそれで良い」という認識が広がりつつあると言う背景もあるようです。
HLA型が合っていたとしても「免疫抑制剤は使わざるを得ない」、「免疫抑制剤を使うにしても短期間で良い」と言う現状が浮き彫りになってきました。
現在は「強い免疫抑制剤を使わなくて良いように」と、ゲノム編集技術を使ってHLAクラスⅠとクラスⅡを欠失させてHLA-Cだけを残したiPS細胞株の作製が進められているようです。この場合、7株で日本人の95%をカバーできると期待されています。
(ゲノム編集技術によるiPS細胞ストック株については別記事でまとめます)
iPS細胞を使った再生医療のこれからーiPS細胞ストックプロジェクトの見直し まとめ
とまぁ、こんなことがわかってきたのでiPS細胞ストックプロジェクトは計画が見直されることになったのです。
最初は「いい計画」!と思っていたのですが、色々始めてみるとわかってくること、見えてくることがあって見直しは必要なのですね。
iPS細胞を使った医療がより身近に患者さんに届くのはいつになるんでしょうか?















